Национальный медицинский исследовательский центр кардиологии НИИ Клинической кардиологии им. А.Л. Мясникова
Отдел рентгенэндоваскулярных методов диагностики и лечения

г. Москва, 3-я Черепковская улица, 15А
ЗАОЧНАЯ КОНСУЛЬТАЦИЯ
МЕДИЦИНСКИЕ КАЛЬКУЛЯТОРЫ
ПРОФИЛАКТИКА ИНСУЛЬТОВ

8 (800) 150-44-19

8 (499) 394-33-04

8 (495) 201-68-33
Стенокардия - одно из проявлений заболевания сердечно-сосудистой системы. Лечение такого заболевания можно доверить только высококлассным специалистам. В нашем центре на протяжении более 30 лет накоплен огромный опыт лечения патологии сердечно-сосудистой системы. Современные методы хирургического лечения позволяют не только устранить симптомы заболевания, но и продлить жизнь нашим пациентам. В центре выполняется более 3500 эндоваскуляряных (малоинвазивных) операций (через небольшой разрез кожи):
Лечение стенокардии и других заболеваний сердечно-сосудистой системы в нашем центре выполняются как на платной основе, так и по программе ВТМП (квота). Если вы хотите пройти лечение в нашем центре Вам необходимо записаться на консультацию по телефонам (пн - пт 9:00-16:00): 8 (495) 201-68-33, 8 (499) 394-33-04.
Ждем Вас в нашем центре!
Лечение стенокардии и других заболеваний сердечно-сосудистой системы в нашем центре выполняются как на платной основе, так и по программе ВТМП (квота). Если вы хотите пройти лечение в нашем центре Вам необходимо записаться на консультацию по телефонам (пн - пт 9:00-16:00): 8 (495) 201-68-33, 8 (499) 394-33-04.
Ждем Вас в нашем центре!
Стенокардия
Определение
Стенокардия (устаревшее: грудная жаба) — заболевание, проявляющееся болью, чувством дискомфорта за грудиной или чувством нехватки воздуха. Боль обычно связана с физической или эмоциональной нагрузкой, но также может появляться в покое, при приеме пищи и при выходе на холод. Обычно болевой синдром длиться не более 10-15 минут и может «отдавать» в левую руку, между лопаток, шею, нижнюю челюсть. Боль исчезает при прекращении физической нагрузки или приёме нитроглицерина под язык.
Причины развития
Пациенты со стенокардией, как правило, ощущают дискомфорт или боль в области груди, однако стенокардия еще может проявляться чувством нехватки воздуха и нарушением ритма сердца. Боль обычно давящего, сжимающего, жгучего или разлитого характера. Болевой синдром пациенты описывают, прикладывая сжатый кулак или раскрытую ладонь к грудине.
Клиническая картина
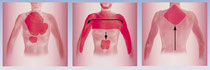
Боль часто «отдает» в межлопаточную область, левое плечо (реже правое плечо), левую руку, шею, челюсть (причем чаще в зубы с левой стороны); одним из редких проявлений стенокардии могут быть боль в эпигастральной области (что может сопровождаться тошнотой, рвотой, изжогой и даже коликами) или боль в области головы, что сильно затрудняет диагностику.
Варианты болевого синдрома
Приступы стенокардии обычно возникают при физической нагрузке, сильном эмоциональном стрессе, после приёма большого количества пищи или пребывания на холоде, а также при повышении артериального давления.
Продолжительность приступов длиться от 1 до 15 минут и исчезают при прекращении нагрузки или приёме нитроглицерина (изокета). Если болевой синдром длится более 25 минут развивается некроз миокарда (инфаркт миокарда).
Одышка может быть эквивалентом боли у больных с безболевой формой стенокардии или же сопровождает приступ боли (в большинстве случаев). Нарушения сердечного ритма являются менее постоянным признаком стенокардии. В некоторых случаях больные жалуются на то, что во время приступов ощущают ускоренное сердцебиение или «замирание сердца»
Продолжительность приступов длиться от 1 до 15 минут и исчезают при прекращении нагрузки или приёме нитроглицерина (изокета). Если болевой синдром длится более 25 минут развивается некроз миокарда (инфаркт миокарда).
Одышка может быть эквивалентом боли у больных с безболевой формой стенокардии или же сопровождает приступ боли (в большинстве случаев). Нарушения сердечного ритма являются менее постоянным признаком стенокардии. В некоторых случаях больные жалуются на то, что во время приступов ощущают ускоренное сердцебиение или «замирание сердца»
- I функциональный класс – приступы загрудинных болей возникают достаточно редко. Боли возникают при необычно большой, интенсивной нагрузке.
- II функциональный класс – приступы развиваются при быстром подъеме по лестнице, быстрой ходьбе, особенно в морозную погоду, на холодном ветру, иногда после еды.
- III функциональный класс – выраженное ограничение физической активности, приступы появляются при обычной ходьбе до 100 метров, иногда сразу при выходе на улицу в холодную погоду, при подъеме на первый этаж, могут провоцироваться волнениями.
- IV функциональный класс – происходит резкое ограничение физической активности, пациент становится неспособным выполнять любую физическую работу без проявления приступов стенокардии; характерно, что могут развиваться приступы стенокардии покоя – без предшествующей физической и эмоциональной нагрузки.
Классификация стабильной стенокардии (стенокардии напряжения):
Лабораторные анализы.
- Клинический анализ крови.
- Биохимический анализ крови – пациентам со стенокардией необходимо исследовать липидный профиль (показатели общего холестерина , липопротеиды высокой плотности (ЛПВП) , липопротеиды низкой плотности (ЛПНП) и уровень триглицеридов ) для оценки сердечно-сосудистого риска и необходимости коррекции. Также определяют уровень креатинина для оценки функции почек.
- Оценка уровня сахара крови. Для выявления сахарного диабета как сопутствующей патологии при ИБС оценивают уровень глюкозы натощак или проводят тест толерантности к глюкозе.
- При наличии клинических признаков дисфункции щитовидной железы определяют уровень гормонов щитовидной железы в крови.
Диагностика
Инструментальные методы
- ЭКГ в покое. Всем пациентам с подозрением на стенокардию необходимо зарегистрировать ЭКГ в покое. Результаты ЭКГ при стенокардии, более чем в половине случаев, соответствуют норме, однако дополнительно могут быть выявлены другие заболевания сердца, например, перенесённый инфаркт миокарда или другие изменения (гипертрофия левого желудочка, различные аритмии и др.). Это позволяет определить дальнейший план обследования и лечения. ЭКГ может оказаться более информативной, если её регистрируют во время приступа стенокардии (суточное мониторирование ЭКГ).
- ЭКГ с физической нагрузкой. Используют тредмил-тест (беговая дорожка с регистрацией ЭКГ) или велоэргометрию (велотренажер с ЭКГ-мониторингом). Применение нагрузочных тестов ограничено у пациентов с исходно изменённой ЭКГ (например, при различных аритмиях и некоторых других заболеваниях сердца ), так как сложно правильно толковать изменения ЭКГ.
- Суточная регистрация ЭКГ. Данный метод уступает в информативности нагрузочным тестам, но позволяет выявить ишемию миокарда во время обычной повседневной деятельности.
- Эхокардиография в покое (ЭХО-КГ) — позволяет обнаружить или исключить другие заболевания сердца (например, клапанные пороки сердца) как причина возникновения симптомов, а также оценить функцию структур и размеры полостей сердца и т. д.
- Сцинтиграфия с физической или фармакологической нагрузкой – исследование, основанное на накоплении радиоактивных веществ в участке миокарда, который получает малое количество крови во время физической нагрузке. Если пациенты не могут выполнить физическую нагрузку, применяют сцинтиграфию с фармакологическими пробами (введение специальных препаратов, увеличивающих частоту сердечных сокращений (ЧСС).
- Стресс-эхокардиография. Имеет как преимущества, так и недостатки по сравнению со сцинтиграфией миокарда и является альтернативой последнему. Проводят эхокардиографию в сочетании с физической нагрузкой.
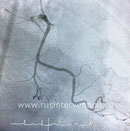
Коронарография - "золотой стандарт" в кардиологии при ишемической болезни сердца.
Коронарография (или коронарная ангиография) – метод диагностики состояния коронарного русла. Она позволяет определить локализацию и степень сужения коронарных артерий.
Коронарография (или коронарная ангиография) – метод диагностики состояния коронарного русла. Она позволяет определить локализацию и степень сужения коронарных артерий.
Цели лечения:
- Выявление и лечение заболеваний, ухудшающих течение и клинические проявления стенокардии.
- Уменьшение факторов риска атеросклероза.
- Предупреждение развития осложнений (инфаркта миокарда или внезапной сердечной смерти).
- Уменьшение частоты и интенсивности приступов стенокардии для улучшения качества жизни.
Лечение
Способы лечения:
Лекарственные препараты, влияющие на прогноз (назначаются врачом-кардиологом при отсутствии противопоказаний)
- Уменьшение факторов риска и изменение образа жизни
- Адекватная медикаментозная терапия
- Восстановление коронарного кровотока (баллонная ангиопластика и стентирование или операция коронарного шунтирования)
Лекарственные препараты, влияющие на прогноз (назначаются врачом-кардиологом при отсутствии противопоказаний)
- Препараты препятствующие образованию тромбов (ацетилсалициловая кислота). Они препятствуют агрегации тромбоцитов, то есть препятствуют тромбообразованию.
- Бета-адреноблокаторы (Метапролол, Атенолол, Бисапролол и другие). Блокируя специальные рецепторы уменьшают потребность миокарда в кислороде, тем самым нормализуя баланс в потребности и доставки кислорода по суженным коронарным артериям.
- Ингибиторы ангиотензин-превращающего фермента (Периндоприл, Эналаприл, Лизиноприл и другие). Прием этих препаратов значительно снижает риск смерти от сердечно-сосудистых заболеваний, а также вероятность развития сердечной недостаточности
- Статины (Симвастатин, Аторвастатин и другие). Данная группа препаратов снижает уровень холестерина и его фракций, тем самым останавливает прогрессирование развития атеросклеротических бляшек, что в свою очередь влияет на смертность от сердечно-сосудистых заболеваний и продолжительность жизни.

Стенокардия возникает во время недостаточности питания сердца. Причинами недостаточного питания являются несоответствие между потреблением миокарда (сердечной мышцы) и доставкой крови по коронарным артериям.
Наиболее частая причина (более 90% случаев) является атеросклеротическое поражение коронарных артерий (сосудов, которые поставляют кровь к миокарду). Атеросклеротическое поражение – отложение холестерина на стенках сосудов и дальнейшее образование атеросклеротических бляшек. В результате образования атеросклеротических бляшек нарушается ток крови к сердцу. При физической или другой нагрузке, когда увеличивается потребность сердца в кислороде, сосуды сердца не могут обеспечить полноценную доставку крови к миокардку из-за атеросклеротических бляшек. В этот момент наступает ишемия миокарда, что проявляется в виде стенокардии.
Наиболее частая причина (более 90% случаев) является атеросклеротическое поражение коронарных артерий (сосудов, которые поставляют кровь к миокарду). Атеросклеротическое поражение – отложение холестерина на стенках сосудов и дальнейшее образование атеросклеротических бляшек. В результате образования атеросклеротических бляшек нарушается ток крови к сердцу. При физической или другой нагрузке, когда увеличивается потребность сердца в кислороде, сосуды сердца не могут обеспечить полноценную доставку крови к миокардку из-за атеросклеротических бляшек. В этот момент наступает ишемия миокарда, что проявляется в виде стенокардии.
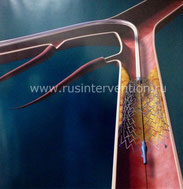
Восстановление коронарного кровотока
Чрескожное коронарное вмешательство (ЧКВ) – заключается в проведение за место сужения в коронарной артерии специального интракоронарного проводника. Далее на проводник одевается специальный баллон, которым раздувают сужение сосуда и затем, предварительно убрав баллон, на проводник одевают стент (металлический каркас), который раскрывают в месте сужения. Данный метод восстановления коронарного кровотока проводится через маленький (около 2 мм) разрез кожи в области паховой складки или предплечья, что является малотравматичным и не требует реабилитационного периода. При проведении ЧКВ пациент находится в сознание. Наиболее хорошие результаты данного метода лечения наблюдаются в клиниках с большим объемом проведения этого вмешательства.
Чрескожное коронарное вмешательство (ЧКВ) – заключается в проведение за место сужения в коронарной артерии специального интракоронарного проводника. Далее на проводник одевается специальный баллон, которым раздувают сужение сосуда и затем, предварительно убрав баллон, на проводник одевают стент (металлический каркас), который раскрывают в месте сужения. Данный метод восстановления коронарного кровотока проводится через маленький (около 2 мм) разрез кожи в области паховой складки или предплечья, что является малотравматичным и не требует реабилитационного периода. При проведении ЧКВ пациент находится в сознание. Наиболее хорошие результаты данного метода лечения наблюдаются в клиниках с большим объемом проведения этого вмешательства.
- Коронарное шунтирование – более тяжелая операция. Данная операция выполняется на открытом сердца и требует аппарата искусственного кровообращения. Принцип данной операции – формирование обходного пути. Собственные вены (или артерии) пациента подшивают с одной стороны к аорте, а с другой стороны за место сужения коронарной артерии, как бы в обход суженного участка артерии. Коронарное шунтирование проводится под общей анестезией и требует реабилитационного периода. Такой вид восстановления кровотока, в основном применяется при тяжелом поражении коронарных артерий.




